Andropausia, concepto y consecuencias
Definición y nomenclatura
- Término clínico: “Síndrome de déficit de testosterona (SDT)” o “hipogonadismo tardío”.
- También conocido como “envejecimiento androgénico del varón” (ADAM).
- Ocurre de forma gradual a partir de los 40-50 años.
La llamada andropausia es un término ampliamente utilizado en el lenguaje coloquial y médico, aunque en la literatura científica actual se prefiere utilizar denominaciones más precisas como síndrome de déficit de testosterona (SDT) o hipogonadismo de inicio tardío. Estos conceptos hacen referencia a un conjunto de manifestaciones clínicas y bioquímicas derivadas de la disminución progresiva en la producción de testosterona en el varón, fenómeno que ocurre de manera natural con el paso de los años.
Otro término frecuente en la literatura es el de “envejecimiento androgénico del varón” (ADAM, por sus siglas en inglés: Androgen Decline in the Aging Male), que enfatiza el carácter paulatino y multifactorial de este proceso. A diferencia de la menopausia en la mujer, que se presenta como un evento abrupto y universal, la disminución de la función androgénica masculina ocurre de forma gradual, variable e influida por múltiples factores, incluyendo el estado de salud general, la presencia de enfermedades crónicas, el estilo de vida y la genética.

Por lo general, el inicio de este proceso se observa a partir de los 40 a 50 años de edad, con una caída aproximada del 1 % anual en los niveles de testosterona total y libre. No todos los hombres experimentan síntomas clínicamente significativos, lo que refleja la complejidad del diagnóstico y la necesidad de diferenciar entre el envejecimiento fisiológico y el verdadero hipogonadismo patológico.
Así, más allá del término utilizado, es fundamental comprender que la “andropausia” constituye un síndrome clínico caracterizado por síntomas específicos y corroborado mediante pruebas de laboratorio, que impacta de manera variable en la calidad de vida, la función sexual, la composición corporal y el estado de salud general del varón.
Fisiopatología
- Disminución progresiva de la producción de testosterona por las células de Leydig.
- Alteración del eje hipotálamo-hipófisis-gónadas.
- Influencia de comorbilidades: obesidad, diabetes, síndrome metabólico.
La fisiopatología de la llamada andropausia o síndrome de déficit de testosterona (SDT) se basa en la disminución progresiva de la producción de testosterona por parte de las células de Leydig en los testículos. Este descenso no ocurre de manera súbita, como en la menopausia femenina, sino de forma gradual y variable, de modo que algunos varones experimentan síntomas clínicamente significativos, mientras que otros mantienen niveles hormonales suficientes para preservar la función androgénica.
Además de la reducción en la capacidad de las células de Leydig, existe una alteración del eje hipotálamo-hipófisis-gónadas. Con el envejecimiento, se observa una menor secreción pulsátil de la hormona liberadora de gonadotropinas (GnRH) y una disminución en la respuesta hipofisaria para secretar LH y FSH. Esto genera una menor estimulación testicular y, en consecuencia, una reducción sostenida en la síntesis de testosterona.
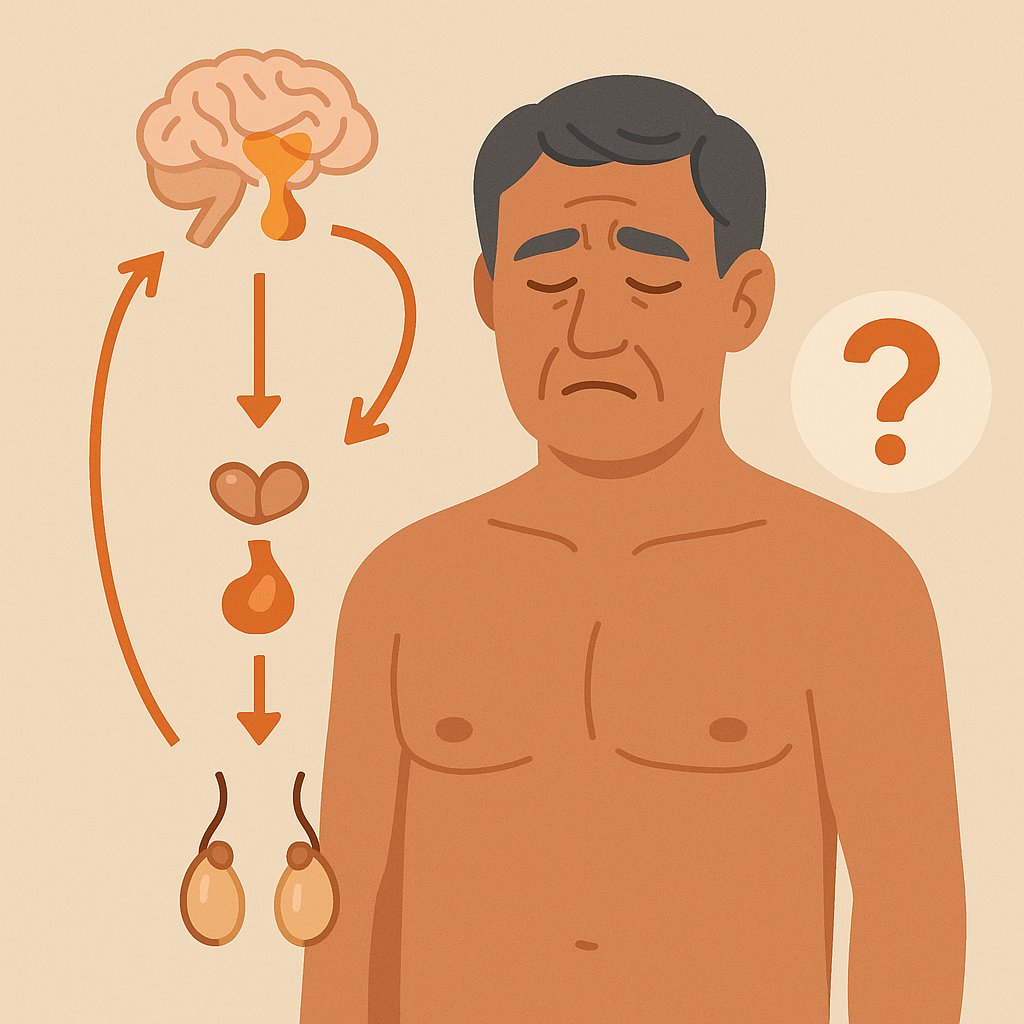
La fisiopatología del hipogonadismo tardío no depende únicamente de la edad. Se sabe que diversas comorbilidades actúan como factores aceleradores o agravantes de este proceso. Entre ellas destacan la obesidad, la diabetes mellitus tipo 2, el síndrome metabólico y las enfermedades cardiovasculares, todas asociadas a resistencia a la insulina, inflamación crónica de bajo grado y alteraciones en la aromatización de andrógenos hacia estrógenos. Estas condiciones no solo contribuyen a reducir la producción hormonal, sino que también potencian las manifestaciones clínicas de la deficiencia androgénica.
En conjunto, el declive testicular progresivo, la disfunción del eje hormonal central y la influencia de factores metabólicos y crónicos explican la complejidad del SDT, su variabilidad clínica y la importancia de abordarlo desde un enfoque integral, que incluya tanto el componente endocrinológico como el manejo de los factores de riesgo asociados.
Manifestaciones clínicas
- Sexuales:
- Disminución de la libido y la función eréctil.
- Reducción en volumen eyaculatorio.
- Físicas:
- Fatiga crónica, pérdida de masa muscular y fuerza.
- Aumento de grasa abdominal, pérdida de vello corporal.
- Disminución de densidad ósea.
- Psicológicas:
- Irritabilidad, ansiedad, alteraciones del sueño.
- Disminución de autoestima, deterioro de la memoria y concentración.
Las manifestaciones clínicas del síndrome de déficit de testosterona (SDT) o andropausia son variadas y abarcan esferas sexuales, físicas y psicológicas, lo que refleja el papel integral de la testosterona en el organismo masculino.
En el ámbito sexual, los síntomas más característicos incluyen la disminución de la libido, que se traduce en una reducción del deseo sexual, y las alteraciones en la función eréctil, que pueden ir desde dificultad para mantener la erección hasta una disminución en la calidad de las mismas. También es frecuente observar una reducción en el volumen eyaculatorio, lo cual contribuye al deterioro de la satisfacción sexual y puede repercutir en la vida de pareja.

Desde el punto de vista físico, los pacientes suelen presentar fatiga crónica, acompañada de una pérdida progresiva de masa muscular y fuerza, lo que repercute en la capacidad funcional y en la vitalidad general. Al mismo tiempo, es común el aumento de la grasa abdominal, la pérdida parcial del vello corporal y una disminución en la densidad ósea, lo que incrementa el riesgo de osteoporosis y fracturas en edades avanzadas. Estas manifestaciones reflejan el papel anabólico de la testosterona en el mantenimiento de la composición corporal y la salud ósea.
En la esfera psicológica, los cambios hormonales se asocian con irritabilidad, ansiedad y alteraciones del sueño, que afectan la calidad de vida y el rendimiento diario. Asimismo, es frecuente observar disminución de la autoestima, pérdida de motivación y un deterioro de la memoria y la concentración, síntomas que pueden confundirse con el proceso natural de envejecimiento, pero que en conjunto conforman parte del síndrome clínico.
En suma, las manifestaciones de la andropausia trascienden lo meramente reproductivo y tienen un impacto significativo en el bienestar integral del varón. Reconocerlas a tiempo es fundamental para orientar un diagnóstico adecuado y establecer intervenciones terapéuticas personalizadas.
Diagnóstico
- Clínico y bioquímico.
- Cuestionarios como el ADAM (Androgen Deficiency in Aging Males).
- Confirmación con testosterona total y libre en sangre.
- Evaluación de otras hormonas (LH, FSH, SHBG) en casos complejos.
El diagnóstico del síndrome de déficit de testosterona (SDT), también denominado hipogonadismo tardío o andropausia, requiere siempre una combinación de criterios clínicos y bioquímicos. No basta con la presencia de síntomas, ya que muchos de ellos son inespecíficos y pueden atribuirse al proceso natural de envejecimiento o a comorbilidades frecuentes en esta etapa de la vida.
En la práctica clínica, se utilizan cuestionarios estandarizados que facilitan la identificación de síntomas relacionados con el déficit androgénico. Entre los más difundidos se encuentra el ADAM (Androgen Deficiency in Aging Males), el cual explora aspectos sexuales, físicos y emocionales del paciente. Aunque no sustituye la evaluación clínica, constituye una herramienta de tamizaje útil para seleccionar a los varones que requieren estudios complementarios.

La confirmación diagnóstica se realiza mediante la determinación de testosterona total y libre en sangre, preferentemente en muestras obtenidas en horario matutino (entre 7:00 y 10:00 h), cuando los niveles alcanzan su pico fisiológico. Valores bajos en al menos dos determinaciones, junto con la presencia de síntomas, apoyan el diagnóstico de SDT.
En casos más complejos o con resultados dudosos, puede ser necesaria la evaluación de otras hormonas relacionadas con el eje reproductivo, como la hormona luteinizante (LH), la hormona foliculoestimulante (FSH) y la globulina transportadora de hormonas sexuales (SHBG). Estos estudios permiten diferenciar entre hipogonadismo primario (origen testicular) y secundario (origen hipotalámico o hipofisario), lo que orienta de manera más precisa el abordaje terapéutico.
En conclusión, el diagnóstico del SDT debe ser multifactorial y cuidadoso, combinando síntomas clínicos, herramientas de evaluación y estudios hormonales, con el fin de evitar tanto el sobrediagnóstico como la omisión de casos clínicamente relevantes.
Consecuencias para la salud
- Osteoporosis y riesgo aumentado de fracturas.
- Riesgo cardiovascular potencialmente mayor si no se trata adecuadamente.
- Trastornos metabólicos y pérdida de calidad de vida.
- Impacto emocional y de relación de pareja.
El síndrome de déficit de testosterona (SDT) o andropausia no solo afecta la esfera sexual del varón, sino que tiene consecuencias significativas para la salud general cuando no se reconoce ni se trata de manera adecuada. Una de las más importantes es la osteoporosis, producto de la disminución en la densidad mineral ósea que acompaña al déficit androgénico. Esto se traduce en un mayor riesgo de fracturas, particularmente en cadera y columna, con el consecuente deterioro funcional y aumento en la morbilidad en varones de edad avanzada.
Otro aspecto relevante es el riesgo cardiovascular, que puede verse incrementado en hombres con hipogonadismo no tratado. Aunque la relación entre testosterona y salud cardiovascular sigue siendo motivo de investigación y debate, la evidencia señala que niveles bajos de testosterona se asocian con mayor prevalencia de aterosclerosis, dislipidemia y resistencia a la insulina, lo que en conjunto incrementa la probabilidad de desarrollar enfermedad coronaria o eventos trombóticos.

En el ámbito metabólico, la deficiencia androgénica se vincula estrechamente con el síndrome metabólico, la obesidad central y la diabetes mellitus tipo 2. Estas condiciones, además de deteriorar la salud física, generan un círculo vicioso en el que los trastornos metabólicos agravan la deficiencia hormonal, y viceversa.
Las consecuencias no se limitan a lo físico. En la esfera emocional, los hombres con SDT pueden experimentar pérdida de motivación, depresión, disminución de autoestima e insatisfacción con la vida sexual, lo que repercute directamente en la calidad de vida y en las relaciones de pareja. La falta de deseo sexual y los problemas de erección suelen ser motivo de tensión en la vida íntima, afectando tanto al paciente como a su entorno familiar.
En conjunto, las consecuencias del déficit de testosterona demuestran que la andropausia no es un proceso trivial del envejecimiento, sino una condición clínica con impacto multisistémico que requiere reconocimiento oportuno, valoración integral y un abordaje terapéutico adecuado.
Opciones terapéuticas
- Terapia de reemplazo con testosterona (TRT): indicaciones, formas (gel, parches, inyectables).
- Contraindicaciones absolutas: cáncer de próstata o mama, apnea del sueño no tratada, eritrocitosis grave.
- Alternativas no hormonales: cambios en estilo de vida, abordaje psicológico.
El tratamiento del síndrome de déficit de testosterona (SDT) o andropausia tiene como objetivo restaurar los niveles hormonales adecuados, aliviar los síntomas y mejorar la calidad de vida del paciente, siempre con base en una evaluación clínica y bioquímica rigurosa. La opción más utilizada es la terapia de reemplazo con testosterona (TRT, por sus siglas en inglés), indicada en varones con síntomas claros y niveles de testosterona persistentemente bajos. Existen diversas formas de administración: gel transdérmico, que permite una liberación sostenida y niveles estables; parches cutáneos, de uso sencillo pero con posibilidad de irritación local; e inyecciones intramusculares, que ofrecen una dosificación más espaciada, aunque con fluctuaciones en los niveles séricos de la hormona. La elección de la vía depende del perfil clínico del paciente, su adherencia y las recomendaciones médicas.

No obstante, la TRT no está exenta de riesgos, por lo que es fundamental identificar contraindicaciones absolutas. Entre ellas se encuentran el cáncer de próstata o de mama, dado que la testosterona puede estimular la progresión tumoral; la apnea del sueño no tratada, que podría agravarse con la terapia; y la eritrocitosis grave, ya que el aumento excesivo de glóbulos rojos incrementa el riesgo de fenómenos trombóticos. En estos casos, el tratamiento hormonal está estrictamente contraindicado y se deben considerar otras alternativas.
Además de la terapia hormonal, existen alternativas no hormonales que pueden mejorar de manera significativa la salud del paciente. Los cambios en el estilo de vida —como una dieta balanceada, ejercicio regular, control del peso, reducción del consumo de alcohol y abandono del tabaquismo— son pilares fundamentales, pues favorecen el equilibrio metabólico y potencian la producción endógena de testosterona. Asimismo, el abordaje psicológico resulta de gran utilidad en aquellos pacientes que experimentan ansiedad, depresión o conflictos de pareja derivados de los síntomas sexuales y emocionales del SDT.
En conclusión, el manejo terapéutico del déficit androgénico debe ser individualizado y seguro, basado en la evidencia científica, con vigilancia estrecha y siempre respetando las necesidades, expectativas y decisiones del paciente.
Abordaje integral
- Enfoque centrado en la persona, con respeto a la diversidad y sin estigmas.
- Participación de equipos interdisciplinarios.
- Acompañamiento psicosocial y fomento del autocuidado.
El manejo de la andropausia o síndrome de déficit de testosterona (SDT) debe ir más allá de la simple corrección de niveles hormonales. Se requiere un enfoque centrado en la persona, que considere no solo los aspectos biológicos, sino también los psicológicos y sociales que influyen en la vivencia del paciente. Este abordaje implica brindar atención con respeto a la diversidad y libre de estigmas, reconociendo que cada hombre puede experimentar el proceso de manera distinta y que la percepción de los síntomas está mediada por factores culturales, emocionales y de género.
La atención ideal demanda la participación de equipos interdisciplinarios, en los que médicos de diversas especialidades —como endocrinología, urología, cardiología, medicina interna y salud mental— colaboren de forma coordinada para ofrecer una atención integral. Este trabajo en conjunto permite abordar tanto las manifestaciones clínicas como las comorbilidades asociadas, optimizando la seguridad del tratamiento y ampliando las oportunidades de mejorar la calidad de vida del paciente.

Asimismo, resulta indispensable el acompañamiento psicosocial, ya que la disminución de la testosterona no solo afecta el cuerpo, sino también la autoestima, las relaciones interpersonales y la salud emocional. Brindar apoyo psicológico, consejería en salud sexual y espacios de escucha empática puede marcar una gran diferencia en la adherencia al tratamiento y en la percepción de bienestar. A la par, se debe fomentar el autocuidado, promoviendo estilos de vida saludables y la corresponsabilidad del paciente en el monitoreo de sus síntomas y en la búsqueda oportuna de atención médica.
En síntesis, el abordaje integral del SDT reconoce que el envejecimiento masculino es un fenómeno complejo, y que solo a través de la combinación de estrategias médicas, psicológicas y sociales se logra una atención verdaderamente humanizada y efectiva.
Conclusión
- La andropausia es un proceso fisiológico con impacto multifactorial.
- Requiere atención médica individualizada y basada en evidencia.
- El rol del profesional de la salud incluye educación, prevención y tratamiento integral.
La andropausia, también denominada síndrome de déficit de testosterona (SDT) o hipogonadismo de inicio tardío, constituye un proceso fisiológico del envejecimiento masculino con repercusiones clínicas y psicosociales de gran relevancia. Su impacto es multifactorial, pues afecta la esfera sexual, física, metabólica y emocional del varón, con implicaciones directas en la calidad de vida, la salud de los huesos, el metabolismo cardiovascular y las relaciones interpersonales.
La atención de este síndrome debe ser siempre individualizada y basada en la mejor evidencia científica disponible. No todos los hombres requieren tratamiento, y la indicación de una terapia de reemplazo hormonal debe sustentarse en una evaluación clínica y bioquímica cuidadosa, considerando beneficios, riesgos y contraindicaciones. En los casos en que la terapia no sea viable o necesaria, las intervenciones no hormonales y el acompañamiento multidisciplinario representan alternativas valiosas para mantener el bienestar del paciente.

El rol del profesional de la salud en este contexto es clave: no solo implica el diagnóstico y tratamiento, sino también la educación, la prevención y el acompañamiento integral. Informar al paciente y a su entorno, desmitificar la condición y promover hábitos de vida saludables son acciones esenciales que permiten afrontar la andropausia de forma digna, segura y con respeto a los derechos y la autonomía del hombre.
En suma, la andropausia debe entenderse no como una pérdida inevitable de la vitalidad masculina, sino como una etapa del ciclo vital que puede abordarse de manera positiva y constructiva, con el apoyo adecuado de los profesionales de la salud y la participación activa del propio paciente.
🧠 ¿Te interesa saber más sobre la andropausia?
¿Tienes dudas sobre el síndrome de déficit de testosterona o te gustaría compartir tu experiencia con este proceso?
Tu comentario puede ser útil para otras personas que estén atravesando esta etapa o para quienes buscan información confiable. ¡Conversemos!




Comentarios recientes