Riesgo Reproductivo y Mortalidad Materna y Perinatal 3
El concepto de riesgo y las enfermedades de transmisión sexual
Introducción
- Magnitud del problema: prevalencia mundial y nacional de ITS/ETS.
- Relevancia del tema en salud pública, clínica y derechos humanos.
- Vinculación con salud reproductiva y sexual integral.
Las infecciones de transmisión sexual (ITS), también llamadas enfermedades de transmisión sexual (ETS), representan un problema de salud pública de gran magnitud a nivel mundial y nacional. Según datos de la Organización Mundial de la Salud (OMS), cada día se registran más de un millón de nuevos casos de ITS curables, sin contar las infecciones virales crónicas como el VIH, el herpes simple y el virus del papiloma humano (VPH).
En México, la vigilancia epidemiológica evidencia que infecciones como sífilis, gonorrea, clamidiasis y VIH continúan siendo frecuentes, con una mayor incidencia en poblaciones jóvenes y en grupos con barreras de acceso a servicios de salud.
El abordaje de las ITS no solo implica su tratamiento clínico, sino también la promoción de derechos humanos, el acceso a información veraz, la prevención mediante educación sexual integral y la articulación con políticas de salud reproductiva, reconociendo su estrecha relación con la salud sexual plena y segura.

¿Qué son las enfermedades de transmisión sexual (ETS)?
- Definición general.
- Principales ETS: VIH, sífilis, gonorrea, clamidia, VPH, herpes genital.
- Diferencias entre infección y enfermedad (ITS vs. ETS).
- Mitos y desinformación comunes.
Las enfermedades de transmisión sexual (ETS) son un conjunto de afecciones causadas por bacterias, virus, parásitos u hongos que se transmiten principalmente a través del contacto sexual —vaginal, anal u oral—, aunque algunas también pueden transmitirse de madre a hijo durante el embarazo, parto o lactancia, o por contacto con sangre infectada.
Entre las principales ETS se encuentran el VIH/sida, la sífilis, la gonorrea, la clamidiasis, el virus del papiloma humano (VPH) y el herpes genital. Cada una presenta características clínicas, periodos de incubación y consecuencias distintas, desde cuadros asintomáticos hasta complicaciones graves como infertilidad, cáncer o la muerte.
Es importante diferenciar entre infección y enfermedad: una persona puede estar infectada (ITS) sin desarrollar síntomas, mientras que la enfermedad implica la manifestación clínica de la infección.
Persisten mitos como que “solo las personas promiscuas las contraen” o que “si no hay penetración no hay riesgo”, lo que dificulta la prevención y la detección oportuna. Combatir estas creencias erróneas es clave para reducir su propagación.
El concepto de riesgo en las ETS
- Definición de “conducta de riesgo” y “situación de riesgo”.
- Factores individuales: múltiples parejas sexuales, uso inconsistente de condón, prácticas sexuales sin protección.
- Factores sociales y estructurales: acceso a salud, estigmatización, educación deficiente.
En el contexto de las enfermedades de transmisión sexual (ETS), el riesgo se entiende como la probabilidad de adquirir una infección a partir de determinadas conductas o condiciones. Se distinguen dos nociones clave:
- Conducta de riesgo: acciones específicas que incrementan la probabilidad de contraer una ETS, como mantener relaciones sexuales sin protección, no utilizar preservativos de manera constante o compartir material punzocortante.
- Situación de riesgo: contextos o circunstancias que facilitan la exposición, como entornos con alta prevalencia de ITS, desigualdad de género o violencia sexual.
Entre los factores individuales destacan tener múltiples parejas sexuales, el inicio precoz de la actividad sexual, el uso inconsistente de condón y la práctica de sexo sin protección, incluyendo sexo oral y anal.
Los factores sociales y estructurales incluyen el acceso limitado a servicios de salud, la estigmatización de quienes buscan atención, la falta de educación sexual integral y las barreras culturales o legales que dificultan la prevención y tratamiento.
Este enfoque permite comprender que el riesgo no depende únicamente del comportamiento personal, sino también de las condiciones del entorno.

Poblaciones vulnerables
- Adolescentes y jóvenes.
- Mujeres en relaciones desiguales.
- Personas LGBTIQ+.
- Personas con barreras al acceso a servicios de salud.
Las enfermedades de transmisión sexual (ETS) afectan a todas las poblaciones, pero ciertos grupos presentan una mayor vulnerabilidad debido a factores biológicos, sociales y estructurales:
- Adolescentes y jóvenes: suelen iniciar la vida sexual con poca información, acceso limitado a métodos de protección y escasa experiencia en la negociación del uso del condón, lo que incrementa la exposición a ITS.
- Mujeres en relaciones desiguales: las relaciones marcadas por desigualdad de poder limitan la capacidad de exigir prácticas sexuales seguras, exponiéndolas a mayor riesgo de contagio.
- Personas LGBTIQ+: enfrentan estigma y discriminación que pueden impedir el acceso oportuno a servicios de salud, así como la inclusión de sus necesidades en programas de prevención.
- Personas con barreras al acceso a servicios de salud: quienes viven en zonas rurales, en situación de pobreza o con discapacidad pueden carecer de atención médica oportuna y de insumos preventivos.
Identificar y comprender la vulnerabilidad de estos grupos es esencial para diseñar intervenciones efectivas, inclusivas y culturalmente pertinentes.

Consecuencias clínicas de las ETS
- Complicaciones en la salud reproductiva: infertilidad, enfermedad inflamatoria pélvica, cáncer cervicouterino (VPH).
- Riesgo en embarazo: transmisión vertical, aborto espontáneo, parto prematuro.
- Coinfección con VIH.
Las enfermedades de transmisión sexual (ETS) no tratadas pueden generar complicaciones graves y permanentes en la salud reproductiva y general:
- Complicaciones en la salud reproductiva: infecciones como clamidia y gonorrea pueden causar enfermedad inflamatoria pélvica (EIP), que a su vez puede derivar en infertilidad y dolor pélvico crónico. El virus del papiloma humano (VPH) está estrechamente vinculado con el desarrollo de cáncer cervicouterino y otras neoplasias anogenitales.
- Riesgo en el embarazo: diversas ETS, como la sífilis y el VIH, pueden transmitirse al feto (transmisión vertical), provocando aborto espontáneo, muerte fetal intrauterina o parto prematuro.
- Coinfección con VIH: la presencia de úlceras genitales y otras infecciones aumenta la probabilidad de adquisición y transmisión del virus.
El diagnóstico temprano, el tratamiento oportuno y la prevención son esenciales para evitar estas consecuencias y proteger la salud sexual y reproductiva a lo largo de la vida.

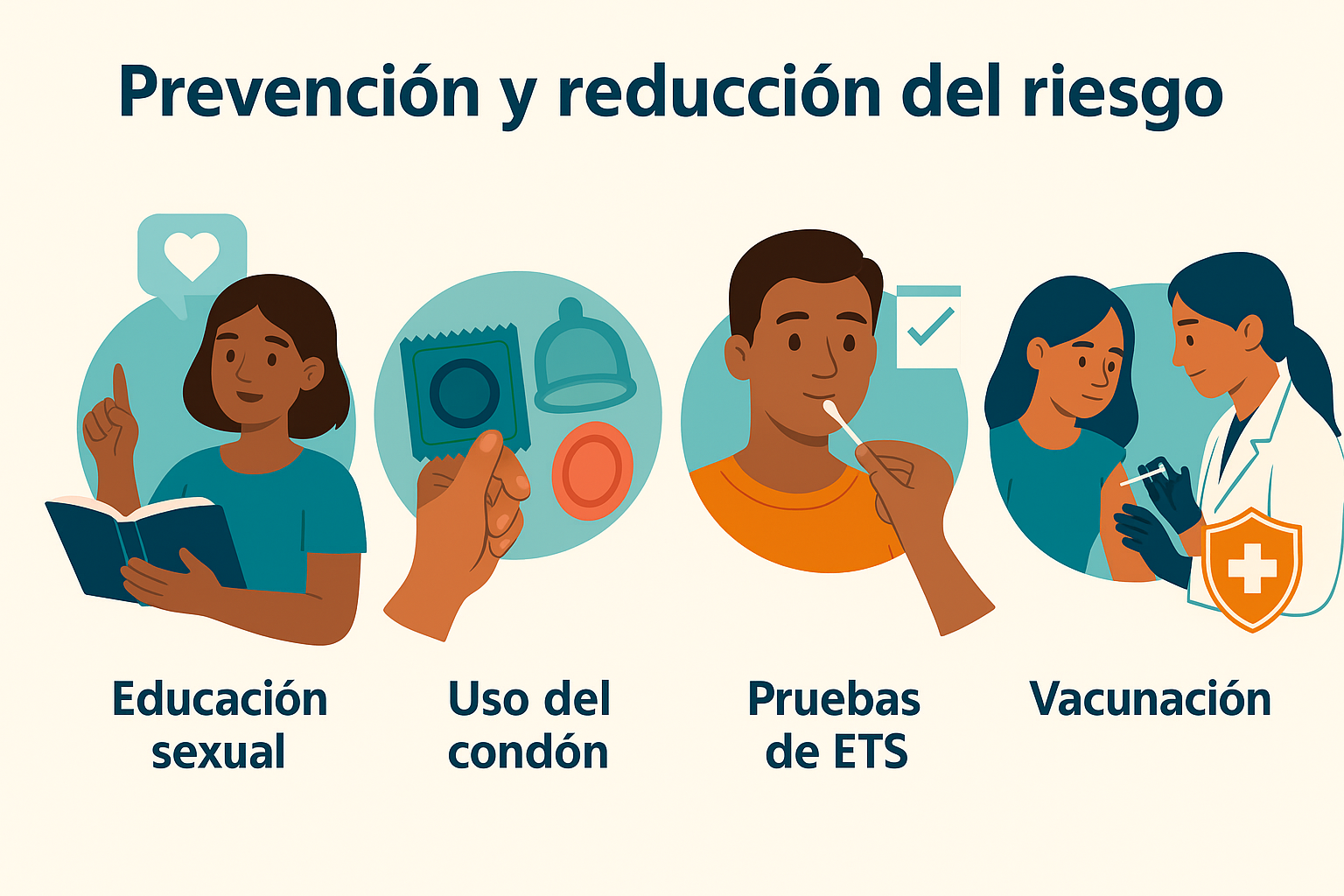
Prevención y reducción del riesgo
- Educación sexual integral basada en evidencia.
- Promoción del uso del condón masculino y femenino.
- Acceso a pruebas diagnósticas y tratamiento oportuno.
- Vacunación contra VPH y hepatitis B.
La prevención de las enfermedades de transmisión sexual (ETS) requiere un enfoque integral que combine educación, acceso a servicios y cambios en conductas de riesgo:
- Educación sexual integral basada en evidencia: proporciona información clara, científica y libre de prejuicios sobre la sexualidad, el riesgo de contagio y las formas de prevención, adaptada a la edad y contexto cultural.
- Promoción del uso del condón masculino y femenino: el uso correcto y constante de preservativos es una de las medidas más eficaces para reducir la transmisión de la mayoría de las ETS.
- Acceso a pruebas diagnósticas y tratamiento oportuno: facilita la detección temprana, reduce complicaciones y corta las cadenas de transmisión.
- Vacunación contra VPH y hepatitis B: estrategias de salud pública fundamentales para prevenir infecciones virales con alto impacto en morbilidad y mortalidad.
Estas acciones, combinadas con campañas de sensibilización y eliminación del estigma, son clave para reducir la carga de las ETS en la población.
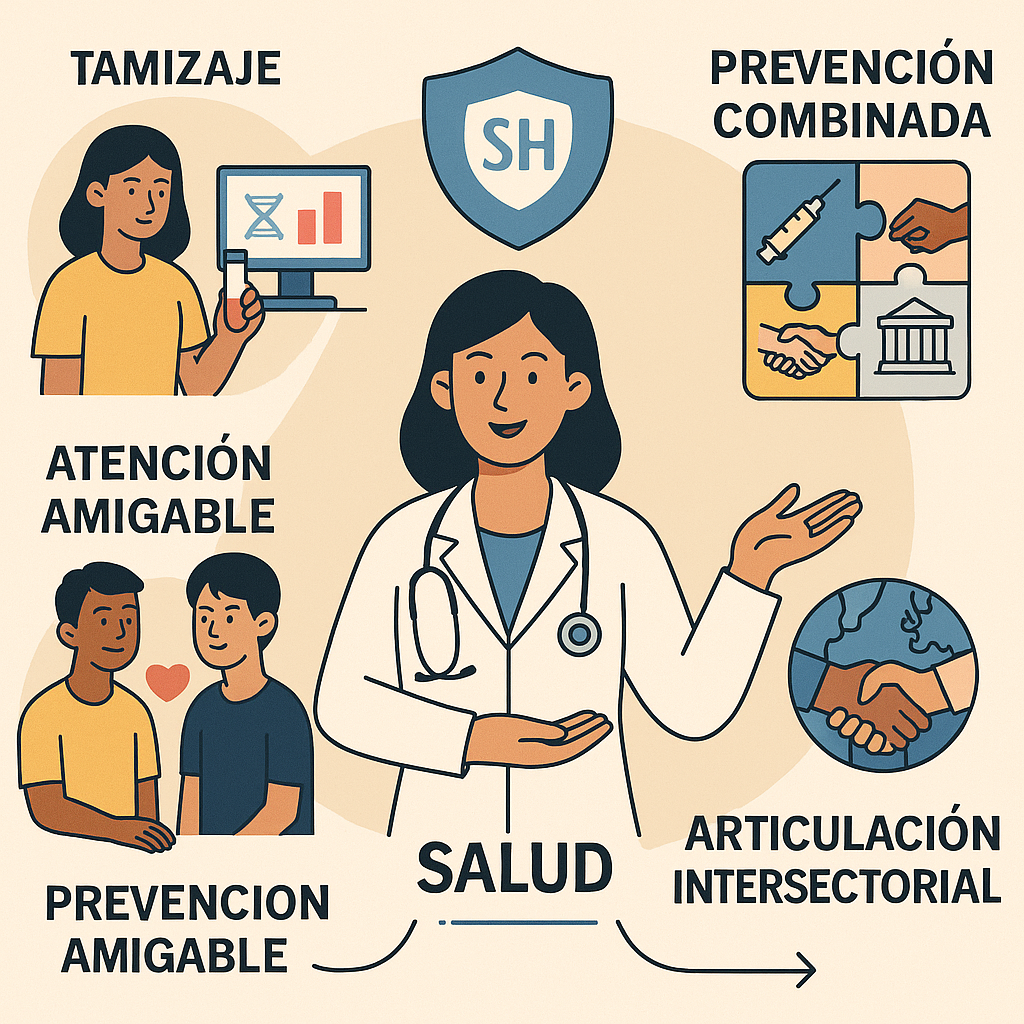
Intervenciones con enfoque de salud pública
- Programas de tamizaje en poblaciones clave.
- Estrategias de prevención combinada (biomédica, conductual, estructural).
- Modelos de atención amigables y libres de estigma.
- Articulación intersectorial: salud, educación, desarrollo social.
La respuesta efectiva frente a las enfermedades de transmisión sexual (ETS) requiere políticas y programas sustentados en evidencia, que integren distintas áreas del sector salud y otros sectores sociales:
- Programas de tamizaje en poblaciones clave: incluyen la detección sistemática de ITS como VIH, sífilis, clamidia y VPH en grupos con mayor riesgo, con seguimiento y tratamiento garantizados.
- Estrategias de prevención combinada: conjugan intervenciones biomédicas (vacunación, profilaxis pre y postexposición), conductuales (educación, consejería) y estructurales (reducción de barreras de acceso y desigualdades).
- Modelos de atención amigables y libres de estigma: garantizan confidencialidad, trato respetuoso y pertinencia cultural para favorecer la búsqueda voluntaria de diagnóstico y tratamiento.
- Articulación intersectorial: coordinación entre salud, educación, desarrollo social y organizaciones comunitarias para abordar las causas estructurales del riesgo y fortalecer el impacto de las intervenciones.
Derechos sexuales y reproductivos en el contexto de ETS
- Derecho a la información y a la confidencialidad.
- Derecho a recibir atención sin discriminación.
- Responsabilidad compartida en la prevención.
El abordaje de las enfermedades de transmisión sexual debe estar alineado con los principios de los derechos humanos, reconociendo que la salud sexual y reproductiva es un derecho fundamental. Esto implica:
- Derecho a la información y a la confidencialidad: las personas tienen derecho a recibir información clara, científica y actualizada sobre las ETS, sus formas de prevención y tratamiento, así como a que su diagnóstico y atención se mantengan bajo estricta confidencialidad.
- Derecho a recibir atención sin discriminación: toda persona, independientemente de su edad, género, orientación sexual, estado civil o condición socioeconómica, debe tener acceso a servicios de salud respetuosos, equitativos y libres de estigma.
- Responsabilidad compartida en la prevención: la prevención de ETS no es solo una tarea individual, sino también colectiva y social; implica la participación activa de parejas, comunidades, instituciones y gobiernos para crear entornos protectores y garantizar el acceso universal a métodos preventivos y servicios de salud.

Conclusión
- Las ETS no son solo un problema clínico, sino también social y estructural.
- El riesgo se construye, no solo se hereda: puede reducirse con educación, acceso y empoderamiento.
- Profesionales de la salud deben abordar este tema con sensibilidad, conocimiento y perspectiva de derechos.
Las enfermedades de transmisión sexual (ETS) representan un desafío complejo que trasciende lo estrictamente clínico, pues involucra dimensiones sociales, culturales y estructurales que influyen en su transmisión, diagnóstico y tratamiento. El riesgo asociado a las ETS no es un destino inevitable; se construye a partir de contextos, comportamientos y desigualdades, y puede reducirse significativamente mediante educación sexual integral, acceso a servicios de salud, métodos de prevención eficaces y empoderamiento de las personas para ejercer sus derechos sexuales y reproductivos.
El papel de los y las profesionales de la salud es crucial: deben abordar estas enfermedades con sensibilidad, conocimiento científico actualizado y una firme perspectiva de derechos humanos, garantizando la confidencialidad, el respeto y la no discriminación. Solo así se avanza hacia una reducción sostenida de su impacto en la salud pública y el bienestar social.





Comentarios recientes