Efectos Secundarios de los Métodos de Planificación Familiar
Introducción
- Importancia de reconocer efectos secundarios para el seguimiento clínico, elección informada y adherencia.
- Diferencia entre efectos comunes, transitorios y aquellos que requieren atención médica.
Conocer los efectos secundarios de los métodos de planificación familiar es una parte esencial de la práctica clínica y de la educación en salud sexual y reproductiva. La comprensión clara y adecuada de estos efectos no solo permite al personal de salud realizar un seguimiento clínico más preciso y seguro, sino que también empodera a las personas usuarias para tomar decisiones informadas, mejorar su adherencia al método elegido y reducir el abandono precoz de los mismos por percepciones erróneas o expectativas no realistas.
En la atención anticonceptiva, es crucial distinguir entre efectos secundarios comunes y transitorios —que suelen aparecer al inicio del uso y tienden a disminuir con el tiempo—, y aquellos que pueden ser indicativos de complicaciones clínicas que requieren atención médica inmediata. Esta diferenciación debe ser comunicada con claridad durante la consejería, ya que ayuda a disminuir la ansiedad, a mejorar la satisfacción con el método, y a fortalecer la relación médico-paciente basada en la confianza y el respeto.
Además, la evaluación de los efectos secundarios debe contextualizarse dentro de la vida cotidiana de la persona usuaria, considerando sus hábitos, estado de salud general, expectativas personales, dinámicas de pareja y posibilidades de acceso a seguimiento médico. Solo mediante una visión integral es posible garantizar que la anticoncepción sea no solo efectiva desde el punto de vista biomédico, sino también segura, sostenible y acorde con los derechos sexuales y reproductivos de cada individuo.

Métodos naturales
- Generalmente sin efectos secundarios físicos.
- Desventajas:
- Alta tasa de fallo si no se siguen con disciplina.
- Estrés o ansiedad por abstinencia o monitoreo.
Los métodos naturales de planificación familiar, como el método del ritmo, el método de la temperatura basal, el método de Billings (moco cervical) o el método sintotérmico, se caracterizan por no implicar la administración de fármacos ni la inserción de dispositivos, por lo que generalmente no provocan efectos secundarios físicos. Esta cualidad los hace atractivos para personas que prefieren evitar intervenciones médicas o que presentan contraindicaciones para métodos hormonales o mecánicos.
Sin embargo, su uso efectivo exige un alto grado de disciplina, compromiso y conocimiento del cuerpo. Una de las principales desventajas es su menor eficacia en condiciones de uso típico, especialmente si no se siguen con precisión las instrucciones o si existen irregularidades en el ciclo menstrual. La tasa de fallo puede incrementarse notablemente en personas con ciclos irregulares, periodos de transición hormonal (como la adolescencia o el posparto) o dificultades para registrar con exactitud los signos biológicos.
Desde el punto de vista psicológico, el uso de estos métodos puede asociarse a estrés o ansiedad, particularmente en parejas que deben practicar la abstinencia periódica o enfrentan incertidumbre en la interpretación de los signos del ciclo. Este componente emocional puede impactar en la vida sexual y la dinámica de pareja, y suele ser uno de los factores que contribuyen al abandono del método o al uso inconsistente. Por ello, una adecuada educación, seguimiento y apoyo profesional son fundamentales para acompañar a las personas usuarias en la aplicación correcta y sostenida de estos métodos.

Métodos de barrera
- Preservativos:
- Posibles alergias al látex.
- Irritación o molestias locales.
- Diafragma/capuchón:
- Riesgo de infecciones urinarias o vaginales.
- Posible incomodidad o dificultad de colocación.
- Espermicidas:
- Irritación vaginal o peneana.
- Aumento del riesgo de infecciones si se usan frecuentemente.
Los métodos de barrera actúan impidiendo físicamente el encuentro entre óvulo y espermatozoides, y son ampliamente utilizados por su disponibilidad, carácter reversible y, en algunos casos, su rol dual en la prevención de embarazos y enfermedades de transmisión sexual (ETS). Sin embargo, como cualquier método anticonceptivo, pueden presentar efectos secundarios o inconvenientes que deben ser considerados al momento de su elección y uso.
En el caso de los preservativos —masculinos o femeninos—, uno de los efectos secundarios más frecuentes es la aparición de reacciones alérgicas al látex, que pueden manifestarse como enrojecimiento, prurito o sensación de ardor en los genitales. Si bien existen alternativas hechas de poliuretano o poliisopreno, estas suelen ser más costosas y menos accesibles. También es posible que algunas personas experimenten irritación o molestias locales debido a la fricción, el uso prolongado o una lubricación inadecuada, lo que puede afectar la experiencia sexual.
El diafragma y el capuchón cervical, aunque menos utilizados actualmente, también pueden provocar efectos adversos. Su colocación incorrecta o el uso prolongado pueden aumentar el riesgo de infecciones del tracto urinario o vaginal, debido a alteraciones en la microbiota o a presión mecánica sobre la uretra. Además, algunas personas reportan incomodidad al insertarlos o retirarlos, especialmente si no cuentan con una instrucción adecuada o si presentan ciertas características anatómicas.
En cuanto a los espermicidas —sustancias químicas que inactivan o destruyen espermatozoides—, su uso frecuente puede ocasionar irritación de la mucosa vaginal o peneana, lo que puede resultar incómodo y, paradójicamente, aumentar la susceptibilidad a infecciones como VIH u otras ITS debido a la alteración de las barreras protectoras naturales. Por esta razón, su uso repetido o sin combinación con métodos de barrera mecánicos debe ser evaluado con cautela.
En todos los casos, es importante que el personal de salud informe adecuadamente sobre estos posibles efectos, oriente sobre la forma correcta de uso y acompañe en la búsqueda de alternativas si se presentan molestias o complicaciones.

Métodos hormonales
- Efectos comunes:
- Náuseas, sangrado intermenstrual, cefaleas, cambios de humor, aumento de peso, sensibilidad mamaria.
- Riesgos poco frecuentes:
- Tromboembolismo venoso (especialmente en combinados).
- Hipertensión, hepatotoxicidad leve, disminución de la libido.
- Específicos según vía:
- Parches: irritación cutánea.
- Inyectables: retraso en el retorno de la fertilidad.
- Implantes: cambios en patrón de sangrado.
Los métodos hormonales constituyen una de las estrategias más utilizadas en planificación familiar por su alta eficacia, facilidad de uso y múltiples presentaciones. Sin embargo, su acción sistémica puede conllevar diversos efectos secundarios, que aunque suelen ser leves y transitorios, deben ser conocidos por las personas usuarias y monitoreados por el personal de salud para garantizar un uso seguro y sostenido.
Entre los efectos secundarios más comunes se encuentran las náuseas, el sangrado intermenstrual (spotting), las cefaleas, los cambios de humor, la sensibilidad mamaria y, en algunos casos, un leve aumento de peso. Estos síntomas suelen presentarse durante los primeros meses de uso y tienden a disminuir conforme el organismo se adapta al nuevo equilibrio hormonal. Es importante informar que estas manifestaciones no representan necesariamente una contraindicación, pero sí pueden influir en la percepción del método y su adherencia, especialmente si no se anticipan adecuadamente durante la consejería.
En menor proporción, pueden presentarse efectos adversos más serios, aunque poco frecuentes, como el riesgo de tromboembolismo venoso, sobre todo en usuarias de anticonceptivos combinados que contienen estrógenos. Este riesgo aumenta en presencia de factores predisponentes como tabaquismo, obesidad, antecedentes personales o familiares de trombosis, o inmovilización prolongada. También se han reportado casos de hipertensión, alteraciones hepáticas leves (hepatotoxicidad) y disminución de la libido, lo cual puede afectar el bienestar sexual y la calidad de vida si no se evalúa y aborda adecuadamente.
Asimismo, algunos efectos secundarios pueden estar relacionados con la vía de administración del método. Por ejemplo, los parches anticonceptivos pueden provocar irritación o reacción cutánea en el sitio de aplicación. Los anticonceptivos inyectables, especialmente los de depósito trimestral, pueden asociarse con un retraso en el retorno de la fertilidad una vez suspendidos, lo cual debe ser explicado claramente a quienes planean embarazarse a corto plazo. En el caso de los implantes subdérmicos, es frecuente la presencia de cambios en el patrón de sangrado, incluyendo amenorrea, sangrados prolongados o impredecibles, lo cual, aunque no implica un riesgo para la salud, puede generar incomodidad o preocupación.
La individualización del método, el acompañamiento clínico regular y una consejería basada en evidencia y empatía son fundamentales para minimizar el impacto de estos efectos, identificar signos de alarma y favorecer una experiencia anticonceptiva positiva y sostenida en el tiempo.

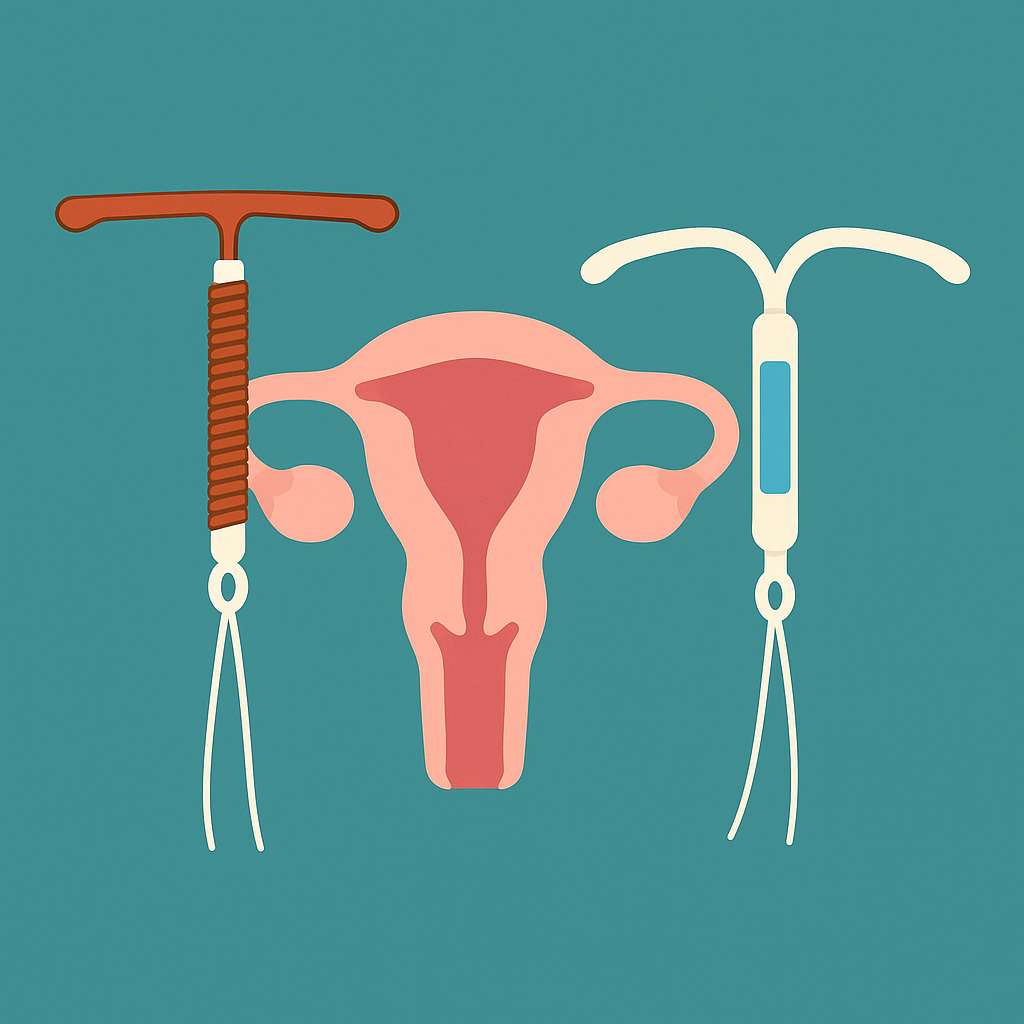
Dispositivos intrauterinos
- DIU de cobre:
- Aumento de flujo menstrual y dismenorrea.
- Riesgo de expulsión o perforación (raro).
- DIU con progestina:
- Amenorrea o sangrados irregulares.
- Dolor pélvico o molestias transitorias.
Los dispositivos intrauterinos (DIU) son métodos anticonceptivos altamente eficaces, de larga duración y reversibles, ampliamente utilizados en la planificación familiar. Existen dos tipos principales: el DIU de cobre y el DIU con liberación de progestina. Aunque ambos son bien tolerados por la mayoría de las usuarias, pueden provocar efectos secundarios que deben ser considerados al momento de su elección e inserción.
El DIU de cobre actúa principalmente mediante un efecto espermicida local, sin hormonas, lo que lo convierte en una opción adecuada para mujeres que no desean o no pueden utilizar anticonceptivos hormonales. Sin embargo, uno de los efectos secundarios más comunes es el aumento del flujo menstrual y la intensificación de la dismenorrea, especialmente durante los primeros ciclos posteriores a la inserción. Esta situación puede ser incómoda o limitante para algunas mujeres, particularmente en aquellas con antecedentes de menstruaciones abundantes o dolorosas. Además, aunque es poco frecuente, existe un riesgo de expulsión espontánea del dispositivo —sobre todo en mujeres jóvenes o nulíparas—, así como un riesgo aún más raro de perforación uterina durante la inserción, lo cual requiere atención médica inmediata.
Por su parte, el DIU con progestina —también conocido como sistema intrauterino liberador de levonorgestrel— actúa a través de un efecto local sobre el endometrio y el moco cervical, y suele asociarse a una significativa reducción del sangrado menstrual, siendo incluso utilizado como tratamiento para casos de menorragia. No obstante, es común que durante los primeros meses se presenten sangrados irregulares, manchados (spotting) o incluso amenorrea, lo que, si bien no implica riesgo para la salud, puede causar preocupación si no se informa adecuadamente. Algunas usuarias también pueden experimentar dolor pélvico leve o molestias transitorias tras la inserción, que generalmente ceden en pocos días.
El conocimiento de estos efectos, su adecuada anticipación y el seguimiento clínico oportuno son claves para asegurar la satisfacción de la usuaria, facilitar la adaptación al método y prevenir complicaciones. La elección del tipo de DIU debe basarse en las necesidades, preferencias y condiciones clínicas de cada persona, siempre en el marco de una atención informada, respetuosa y centrada en los derechos.
Anticoncepción de emergencia
- Náuseas, vómito, cefalea, fatiga.
- Alteración temporal del ciclo menstrual.
- No efecto teratogénico conocido si hay embarazo accidental.
La anticoncepción de emergencia (AE) es una herramienta fundamental dentro de la salud reproductiva, diseñada para prevenir un embarazo no deseado tras una relación sexual sin protección o ante una falla anticonceptiva (como ruptura del condón o errores en el uso de anticonceptivos). Si bien su uso es seguro y generalmente bien tolerado, puede producir efectos secundarios que es importante conocer y comunicar durante la consejería.
Entre los efectos más frecuentes se encuentran las náuseas, vómito, cefalea y fatiga, síntomas que suelen aparecer dentro de las primeras 24 a 48 horas tras la toma del fármaco. Aunque en la mayoría de los casos son leves y autolimitados, pueden resultar molestos, especialmente en mujeres que ya presentan sensibilidad gástrica o antecedentes de migraña. En casos de vómito dentro de las dos horas posteriores a la ingestión del comprimido, es necesario repetir la dosis para asegurar su efectividad.
Otro efecto secundario común es la alteración temporal del ciclo menstrual. La menstruación puede adelantarse o retrasarse algunos días, y en algunos casos puede modificarse el patrón habitual de sangrado en el siguiente ciclo, lo cual puede generar confusión o ansiedad en la usuaria si no ha sido adecuadamente informada. Es fundamental explicar que estas variaciones son esperadas y no constituyen signos de complicación.
Es relevante subrayar que, de acuerdo con la evidencia científica disponible, la anticoncepción de emergencia no tiene efecto teratogénico conocido en caso de que se produzca un embarazo accidental. Es decir, si el embarazo ocurre a pesar del uso del método, no hay riesgo demostrado de malformaciones fetales atribuibles a la toma del anticonceptivo de emergencia. Esta información es crucial para contrarrestar mitos y temores que pueden generar angustia innecesaria en las personas usuarias.
Por todo lo anterior, el uso adecuado de la anticoncepción de emergencia debe ir acompañado de una consejería clara, sin juicios morales, que promueva su uso responsable, desaliente su empleo como método regular y oriente hacia opciones anticonceptivas de mayor eficacia y continuidad.
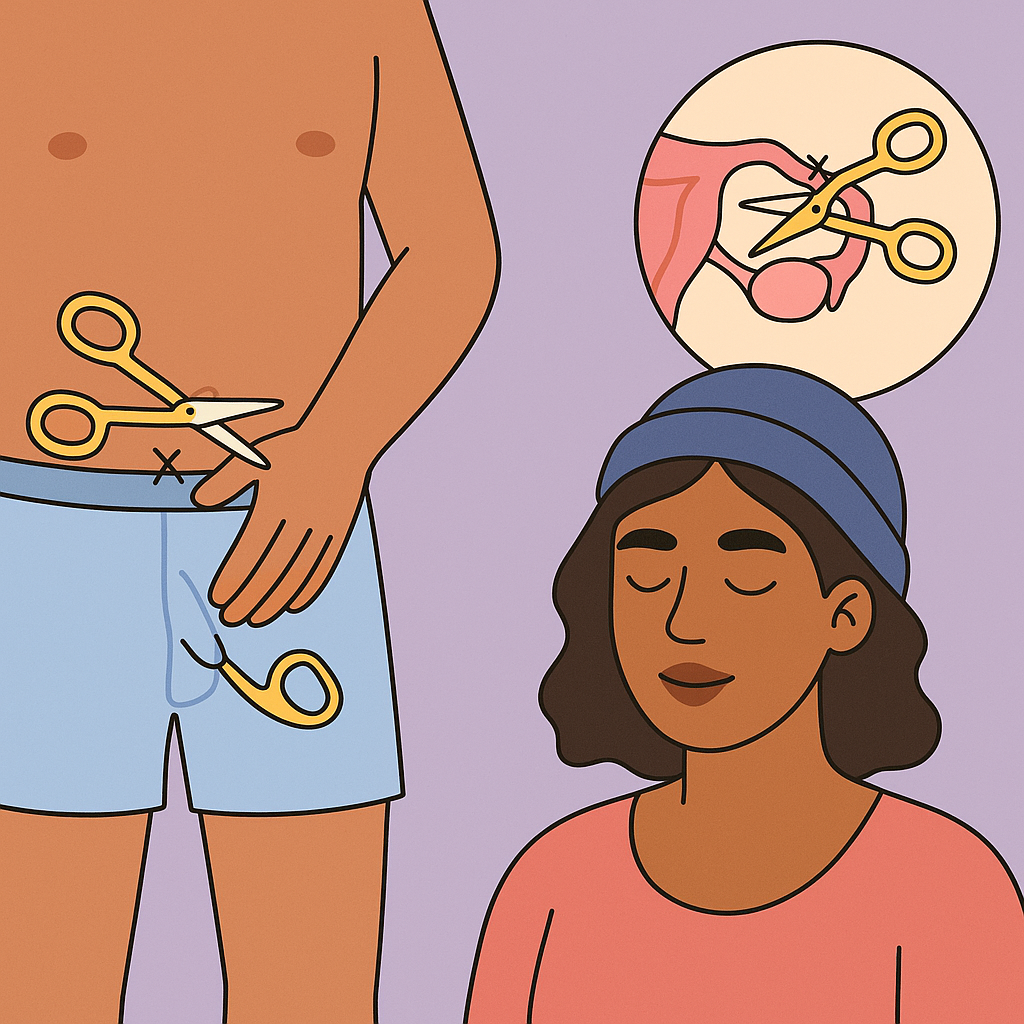
Métodos quirúrgicos
- Vasectomía y salpingoclasia:
- Dolor postoperatorio, hematoma o infección (poco frecuentes).
- Arrepentimiento en ausencia de consejería adecuada.
- No alteran el deseo sexual ni la función hormonal.
Los métodos quirúrgicos de planificación familiar —la vasectomía en hombres y la salpingoclasia (oclusión tubaria bilateral) en mujeres— son opciones anticonceptivas permanentes, indicadas principalmente para personas que han decidido no tener más hijos. Ambos procedimientos son seguros, con baja tasa de complicaciones, y ofrecen una eficacia anticonceptiva cercana al 100%. No obstante, como cualquier intervención médica, pueden implicar ciertos efectos secundarios y consideraciones emocionales que deben abordarse previamente.
Tanto la vasectomía como la salpingoclasia pueden ocasionar molestias postoperatorias leves, como dolor en la zona intervenida, inflamación local, hematomas o infecciones. Estas complicaciones son poco frecuentes y, en general, de fácil manejo con medidas sintomáticas y seguimiento adecuado. La recuperación suele ser rápida, especialmente en el caso de la vasectomía, que se realiza bajo anestesia local y no requiere hospitalización.
Uno de los aspectos más relevantes y frecuentemente subestimados es el riesgo de arrepentimiento posterior, sobre todo cuando la decisión se toma sin una consejería exhaustiva o bajo presión externa (por ejemplo, de la pareja, del entorno familiar o institucional). Es fundamental que las personas comprendan que se trata de métodos considerados definitivos, y que la reversión, aunque técnicamente posible en algunos casos, no siempre garantiza la recuperación de la fertilidad. Por ello, la toma de decisión debe ser autónoma, informada y reflexiva, considerando factores como la edad, el número de hijos, el estado de salud y el proyecto de vida.
Un punto importante a enfatizar durante la consejería es que ninguno de estos procedimientos afecta la función hormonal ni el deseo sexual. En el caso de la vasectomía, los testículos continúan produciendo testosterona con normalidad, y en la salpingoclasia, los ovarios siguen ovulando y manteniendo los ciclos hormonales habituales. Tampoco se modifica la capacidad para experimentar placer o mantener relaciones sexuales satisfactorias, lo cual es clave para combatir estigmas y creencias erróneas que aún persisten en algunas comunidades.
En suma, los métodos quirúrgicos representan una opción anticonceptiva eficaz y definitiva, pero requieren un proceso de toma de decisión responsable, acompañado de una consejería sensible, basada en evidencia y centrada en el respeto por la autonomía reproductiva.
Consideraciones especiales
- Influencia de factores individuales: edad, comorbilidades, estilo de vida.
- Importancia de la consejería previa: informar, no alarmar.
- Seguimiento médico y monitoreo continuo de los efectos adversos.
La elección y el uso de métodos anticonceptivos no pueden desvincularse del contexto individual de cada persona. Factores como la edad, la presencia de comorbilidades (por ejemplo, hipertensión, diabetes, trastornos trombóticos o enfermedades autoinmunes), el estilo de vida (incluyendo el tabaquismo, el consumo de alcohol o el sedentarismo) y las características del ciclo de vida reproductiva influyen significativamente en la aparición, intensidad y tolerancia de los efectos secundarios. Por tanto, es fundamental adoptar un enfoque personalizado que considere las particularidades clínicas, emocionales y sociales de cada paciente antes de indicar un método.
La consejería previa a la elección del método anticonceptivo juega un papel central en la prevención de conflictos, abandonos o arrepentimientos. Esta consejería debe ser clara, basada en evidencia científica, culturalmente pertinente y respetuosa de la autonomía. Su objetivo no es alarmar ni disuadir del uso de los métodos, sino informar de manera realista y empática sobre los posibles efectos secundarios, su duración, formas de manejo y, en su caso, signos de alarma que ameriten consulta médica. Explicar con honestidad que muchos efectos son transitorios y esperados —y que su aparición no implica necesariamente que el método sea inadecuado— permite generar confianza y fortalecer la adherencia.
El seguimiento médico y el monitoreo continuo de los efectos adversos son también elementos clave en la atención anticonceptiva integral. Este seguimiento permite evaluar la adaptación al método, identificar complicaciones en etapas tempranas y ajustar la estrategia anticonceptiva cuando sea necesario. Además, crea un espacio de acompañamiento donde la usuaria o el usuario pueden expresar inquietudes, recibir orientación y sentirse escuchados sin juicios. Esta relación terapéutica sólida es determinante para el éxito de cualquier programa de planificación familiar y para la protección efectiva de los derechos sexuales y reproductivos.

Conclusión
- Conocer los efectos secundarios permite elegir métodos compatibles con la salud, estilo de vida y preferencias.
- Informa la toma de decisiones compartidas entre usuarios y personal de salud.
El conocimiento detallado de los efectos secundarios asociados a los diferentes métodos anticonceptivos es un componente fundamental de la atención en salud reproductiva. Esta información permite a las personas elegir métodos compatibles con su estado de salud, su estilo de vida, sus expectativas y sus valores personales. Lejos de ser un obstáculo, hablar abiertamente sobre los posibles efectos adversos fortalece la confianza, reduce la ansiedad y promueve un uso más consciente, seguro y satisfactorio de los métodos disponibles. Asimismo, este conocimiento favorece la toma de decisiones compartidas entre usuarios y profesionales de la salud, basadas en el respeto, la evidencia científica y los principios de autonomía y consentimiento informado. El papel del personal médico y de enfermería no se limita a prescribir o colocar un método, sino que implica acompañar, educar y atender con empatía las dudas y necesidades que puedan surgir durante su uso. De este modo, se fortalece una atención verdaderamente centrada en la persona, que reconoce la diversidad de experiencias y promueve el ejercicio pleno de los derechos sexuales y reproductivos.





Comentarios recientes