Planificación Familiar y Riesgo Reproductivo 3
Métodos de planificación familiar | Métodos temporales
Introducción
- Definición: métodos anticonceptivos con efecto reversible que permiten posponer el embarazo durante un tiempo determinado.
- Características generales: requieren continuidad y seguimiento.
- Relevancia en mujeres jóvenes, nulíparas o con planificación a corto/mediano plazo.
Los métodos temporales de anticoncepción se definen como aquellas estrategias de planificación familiar que permiten prevenir el embarazo de manera reversible, es decir, que una vez suspendidos, la fertilidad puede restablecerse en un tiempo relativamente corto. Estos métodos están diseñados para ofrecer protección anticonceptiva durante un periodo determinado, y su efectividad depende tanto del tipo de método como de la constancia en su uso.
En términos generales, los métodos temporales requieren continuidad y seguimiento, lo que implica que las personas usuarias mantengan un esquema de uso regular según las indicaciones médicas o del fabricante. Esta característica es clave para garantizar su eficacia y minimizar el riesgo de fallos por olvido o aplicación incorrecta.
Su relevancia es particularmente alta en mujeres jóvenes, nulíparas o en parejas que desean posponer el embarazo por razones personales, educativas, laborales o de salud. Asimismo, resultan útiles para quienes tienen planes reproductivos a corto o mediano plazo, ya que permiten planificar de manera flexible sin comprometer la capacidad futura de concebir. Además, algunos métodos temporales no hormonales pueden ser opción para mujeres con contraindicaciones médicas para el uso de hormonas, mientras que los hormonales ofrecen beneficios adicionales como el control del ciclo menstrual o la reducción de dismenorrea.
En el contexto de salud pública, estos métodos representan una herramienta importante para la prevención de embarazos no planificados, contribuyendo a la reducción de riesgos reproductivos y a la promoción de la salud sexual integral.

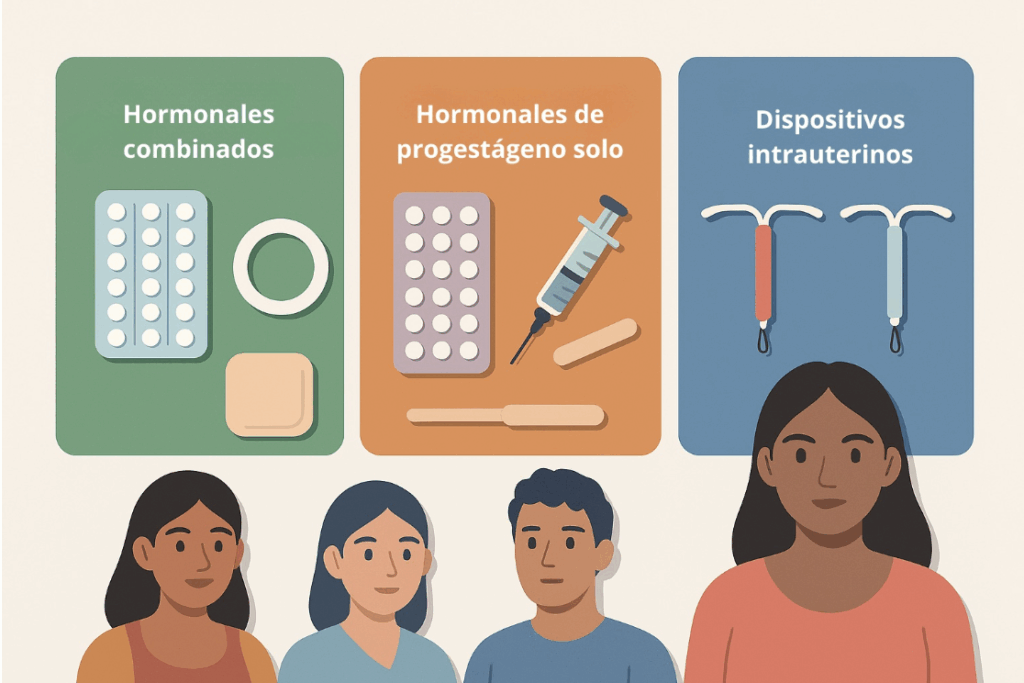
Clasificación de métodos temporales
- Hormonales combinados
- Anticonceptivos orales combinados (AOC).
- Parches dérmicos.
- Anillos vaginales.
- Hormonales de progestágeno solo
- Anticonceptivos orales de progestina sola.
- Inyecciones mensuales o trimestrales.
- Implantes subdérmicos.
- Dispositivos intrauterinos (DIU)
- DIU de cobre (no hormonal).
- DIU liberador de levonorgestrel (hormonal).
La clasificación de los métodos temporales considera el tipo de principio activo, la vía de administración y la duración del efecto anticonceptivo. Su principal característica es que son reversibles, es decir, una vez suspendidos, la fertilidad se recupera en un tiempo variable según el método.
1. Hormonales combinados
Contienen una combinación de estrógeno y progestágeno, lo que inhibe la ovulación, espesa el moco cervical y modifica el endometrio para impedir la implantación.
- Anticonceptivos orales combinados (AOC): comprimidos que se toman diariamente, en esquemas de 21/7 o continuos.
- Parches dérmicos: se adhieren a la piel y liberan hormonas durante 7 días, reemplazándose semanalmente por tres semanas con una semana de descanso.
- Anillos vaginales: dispositivos flexibles que se colocan en la vagina, liberan hormonas localmente durante 21 días y se retiran para un periodo libre de 7 días.
2. Hormonales de progestágeno solo
Indicados en mujeres que no pueden usar estrógenos, actúan inhibiendo la ovulación y espesando el moco cervical.
- Anticonceptivos orales de progestina sola: requieren toma diaria sin descansos.
- Inyecciones: mensuales o trimestrales, ofrecen protección prolongada con una sola aplicación.
- Implantes subdérmicos: varillas colocadas bajo la piel del brazo, con duración de 3 a 5 años según el modelo.
3. Dispositivos intrauterinos (DIU)
Métodos de larga duración pero reversibles, colocados en el útero.
- DIU de cobre: actúa sin hormonas, provocando una reacción inflamatoria local hostil para espermatozoides.
- DIU liberador de levonorgestrel: combina acción mecánica con liberación hormonal que espesa el moco cervical y reduce el sangrado menstrual.
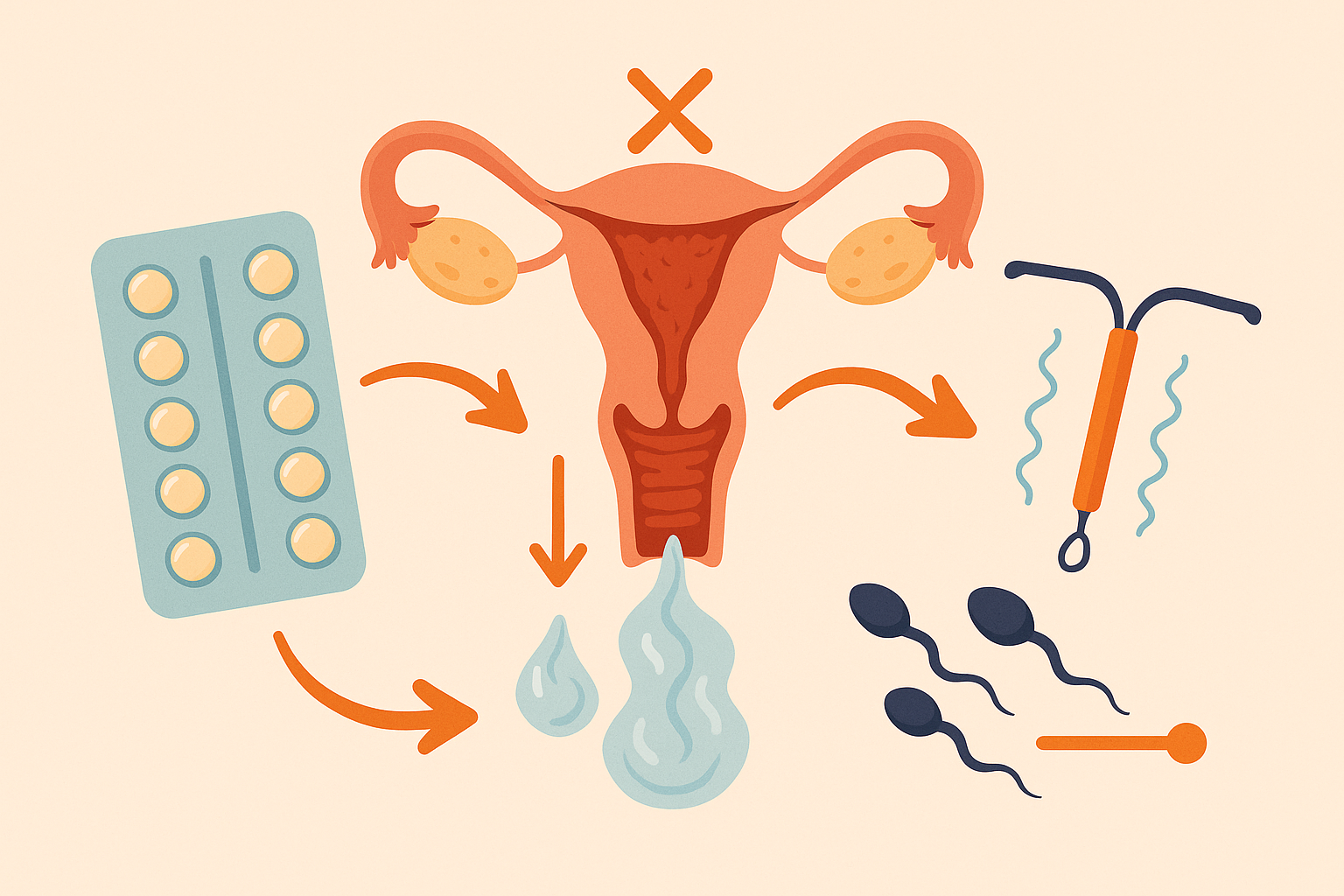
Mecanismo de acción
- Inhibición de la ovulación.
- Espesamiento del moco cervical.
- Alteración del endometrio.
- Inmovilización espermática (en el caso del DIU de cobre).
El mecanismo de acción de los métodos temporales depende de su composición y vía de administración, aunque en general combinan varios efectos para prevenir el embarazo.
En los métodos hormonales combinados (estrógeno + progestágeno) y en los métodos solo con progestágeno, el efecto principal es la inhibición de la ovulación. Esto se logra mediante la supresión del pico de hormona luteinizante (LH) y la disminución de la hormona foliculoestimulante (FSH), lo que impide que el folículo ovárico madure y libere un óvulo.
Además, tanto los métodos combinados como los de progestágeno solo provocan espesamiento del moco cervical, lo que dificulta el paso de los espermatozoides hacia el útero, reduciendo significativamente la probabilidad de fecundación.
Otro efecto importante es la alteración del endometrio (capa interna del útero). La exposición hormonal lo mantiene en un estado no receptivo para la implantación, lo que añade una capa adicional de protección anticonceptiva.
En el caso del DIU de cobre, el mecanismo de acción es distinto: el cobre libera iones que producen una reacción inflamatoria local en el endometrio, creando un ambiente hostil para los espermatozoides y causando su inmovilización o pérdida de viabilidad. Este mecanismo actúa principalmente antes de la fecundación.
En conjunto, estos mecanismos trabajan de manera simultánea, ofreciendo una eficacia elevada cuando los métodos se utilizan de forma correcta y constante, adaptándose a las necesidades y condiciones de cada persona usuaria.
Ventajas
- Alta eficacia en uso correcto.
- Permiten autonomía reproductiva.
- Algunos ofrecen beneficios no anticonceptivos (regulación del ciclo, tratamiento del acné, disminución del dolor menstrual).
- Opción para lactancia (progestina sola).
Los métodos temporales presentan diversas ventajas que los convierten en una opción popular y adaptable para muchas personas. En primer lugar, ofrecen alta eficacia cuando se utilizan de forma correcta y constante, alcanzando tasas de protección cercanas al 99% en el uso perfecto. Esta efectividad los hace comparables a otros métodos de alta seguridad, especialmente en sus variantes hormonales e intrauterinas.
Una de sus fortalezas clave es que permiten autonomía reproductiva, ya que las personas usuarias pueden iniciar o suspender su uso según sus planes y circunstancias personales, recuperando la fertilidad rápidamente tras su discontinuación en la mayoría de los casos. Esto resulta especialmente relevante para quienes desean posponer el embarazo por motivos académicos, laborales o personales.
Además, varios métodos temporales ofrecen beneficios adicionales no anticonceptivos. Entre estos se incluyen la regulación del ciclo menstrual, la reducción de sangrados abundantes, el alivio de la dismenorrea (dolor menstrual) y, en algunos casos, la mejora del acné gracias al efecto hormonal sobre la piel.
Un aspecto particularmente importante en el contexto de la salud materno-infantil es que los métodos solo de progestina (como implantes, inyecciones o minipíldoras) pueden utilizarse de manera segura durante la lactancia, ya que no interfieren con la producción de leche ni afectan al lactante.
En conjunto, estas ventajas hacen que los métodos temporales sean una herramienta versátil en la planificación familiar, adecuada para distintas etapas de la vida reproductiva y adaptable a las necesidades de cada persona o pareja.

Desventajas y efectos secundarios
- Requieren constancia en el uso (diario, semanal, mensual).
- Pueden causar alteraciones menstruales, náuseas, cefalea, aumento de peso.
- Riesgo trombótico en usuarias con factores predisponentes (en métodos combinados).
- Necesidad de valoración médica para elección adecuada.
Los métodos temporales presentan algunas desventajas y efectos secundarios que deben considerarse para una elección informada. Una de las principales limitaciones es que requieren constancia en el uso: las píldoras deben tomarse diariamente, los parches reemplazarse semanalmente y las inyecciones administrarse mensualmente o trimestralmente, dependiendo del tipo. El incumplimiento de estas rutinas puede disminuir significativamente la eficacia anticonceptiva.
En cuanto a los efectos secundarios, es frecuente que se presenten alteraciones del patrón menstrual, como sangrados irregulares, amenorrea o manchados intermenstruales, especialmente durante los primeros meses de uso. También pueden aparecer síntomas como náuseas, cefaleas, aumento de peso, tensión mamaria o cambios en el estado de ánimo, los cuales suelen ser leves y autolimitados, pero en algunos casos motivan la suspensión del método.
Un aspecto relevante en los métodos hormonales combinados (estrógeno + progestina) es el riesgo trombótico, que puede incrementarse en mujeres con factores predisponentes como antecedentes de trombosis venosa profunda, tabaquismo en mayores de 35 años, obesidad o ciertas enfermedades cardiovasculares. Por ello, es imprescindible una valoración médica previa que incluya historia clínica y, cuando sea necesario, exámenes complementarios para garantizar que el método elegido sea seguro y adecuado a las condiciones de salud de la usuaria.
En resumen, aunque los métodos temporales son eficaces y versátiles, su éxito depende de un uso correcto y de una evaluación individualizada que minimice riesgos y optimice beneficios.

Indicaciones y contraindicaciones
- Uso en mujeres con y sin antecedentes obstétricos.
- Revisión médica según criterios de elegibilidad de la OMS (MEC).
Los métodos temporales pueden utilizarse en una amplia variedad de mujeres, tanto aquellas que nunca han estado embarazadas (nulíparas) como en quienes ya cuentan con antecedentes obstétricos, siempre que no existan condiciones que contraindiquen su uso. Su flexibilidad los convierte en una opción valiosa para quienes desean espaciar embarazos, posponer la maternidad o limitar el número de hijos, manteniendo la posibilidad de recuperar la fertilidad en cuanto se suspenda el método.
La selección del método debe realizarse de acuerdo con los Criterios Médicos de Elegibilidad de la OMS (MEC), los cuales clasifican las condiciones de salud de la usuaria en cuatro categorías:
- Categoría 1: El uso del método no presenta restricción alguna.
- Categoría 2: Los beneficios superan los riesgos teóricos o probados.
- Categoría 3: Los riesgos suelen superar los beneficios, por lo que se requiere una evaluación cuidadosa.
- Categoría 4: El uso del método representa un riesgo inaceptable para la salud.
Por ejemplo, los métodos hormonales combinados están contraindicados en mujeres con antecedentes de tromboembolismo, hipertensión no controlada, migraña con aura o enfermedad cardiovascular grave. En cambio, los métodos solo con progestina o el DIU de cobre pueden ser opciones más seguras en estas circunstancias.
En todo caso, la indicación debe individualizarse, considerando la edad, estado de salud, hábitos, preferencias y contexto sociocultural de la usuaria, asegurando así una decisión informada y segura.

Accesibilidad y seguimiento
- Disponibilidad en servicios de salud pública y privada.
- Importancia del seguimiento médico.
- Educación para el uso correcto y manejo de efectos adversos.
La accesibilidad de los métodos temporales varía según el contexto y el sistema de salud. En muchos países, incluyendo México, la mayoría de estas opciones están disponibles tanto en el sector público (a través de clínicas y programas de salud reproductiva) como en el sector privado (consultorios, farmacias y hospitales). Los anticonceptivos orales, inyecciones y DIU suelen estar incluidos en los cuadros básicos de medicamentos del sistema público, lo que facilita su obtención gratuita o a bajo costo, mientras que dispositivos más recientes como algunos implantes subdérmicos o anillos vaginales pueden tener mayor disponibilidad en el ámbito privado.
El seguimiento médico es esencial para asegurar la eficacia y seguridad del método. Este seguimiento permite:
- Verificar el uso correcto.
- Detectar y manejar efectos adversos.
- Ajustar o cambiar el método si aparecen contraindicaciones.
En métodos como el DIU o los implantes, el control periódico asegura que el dispositivo esté bien colocado y funcionando adecuadamente.
La educación a la usuaria es clave para reducir fallos: explicar claramente cómo se usa el método, qué hacer si se olvida una dosis o se presenta un problema, y cuándo acudir a revisión. También se deben abordar expectativas realistas, ya que algunos efectos adversos iniciales pueden mejorar con el tiempo y no siempre requieren suspender el método.

Perspectiva de género y derechos
- Necesidad de eliminar mitos que generan rechazo o temor.
- Promoción de métodos informada, libre y sin coerción.
- Inclusión de los varones en la conversación reproductiva.
La perspectiva de género en el uso de métodos temporales implica reconocer que las decisiones reproductivas históricamente han recaído de manera desproporcionada sobre las mujeres, lo que puede generar cargas físicas, emocionales y sociales. Es fundamental eliminar mitos y creencias erróneas que aún circulan, como la idea de que los métodos hormonales provocan infertilidad permanente o que solo son adecuados para ciertas edades o estados civiles. Estos prejuicios pueden fomentar rechazo o temor y limitar el acceso a opciones seguras.
La promoción de métodos debe realizarse de forma informada, libre y sin coerción, lo que significa que cada persona debe recibir información clara, completa y basada en evidencia científica, respetando su autonomía y decisiones. Esto no solo fortalece la confianza en el personal de salud, sino que garantiza el cumplimiento de los derechos sexuales y reproductivos.
Asimismo, es esencial incluir a los varones en la conversación reproductiva, fomentando su corresponsabilidad en la prevención de embarazos no planificados y en la elección de métodos. La participación activa de los hombres contribuye a una distribución más equitativa de la responsabilidad anticonceptiva y reduce las desigualdades de género en la salud sexual y reproductiva.

Conclusión
- Los métodos temporales son una herramienta central en la planificación familiar moderna.
- Su elección debe ser informada, individualizada y acompañada por personal de salud capacitado.
- Contribuyen a la autonomía reproductiva, la equidad y la reducción del riesgo reproductivo.
Los métodos temporales representan una herramienta clave dentro de la planificación familiar moderna, ya que permiten a las personas posponer o espaciar embarazos de manera eficaz y reversible. Su flexibilidad los hace especialmente útiles para quienes desean conservar su fertilidad futura y planificar la maternidad o paternidad en momentos más favorables desde el punto de vista personal, social o de salud.
La elección del método debe realizarse de manera informada e individualizada, considerando el estado de salud, las necesidades reproductivas, las preferencias y el estilo de vida de cada persona. Para ello, es indispensable el acompañamiento de personal de salud capacitado, que pueda orientar sobre eficacia, uso correcto, posibles efectos secundarios y criterios de elegibilidad según las guías de la OMS y normativas nacionales.
Además de su función anticonceptiva, los métodos temporales contribuyen a fortalecer la autonomía reproductiva, promover la equidad de género y reducir el riesgo reproductivo, especialmente en contextos de alta vulnerabilidad. Su correcta implementación en los sistemas de salud, junto con una educación sexual integral, favorece un ejercicio pleno y responsable de los derechos sexuales y reproductivos.





Comentarios recientes